
第四节 术后镇痛方法
一、全身给药
1.口服给药 适用于神志清醒的、非胃肠手术和术后胃肠功能良好患者的术后轻、中度疼痛的控制;也可在术后疼痛减轻后,以口服镇痛作为延续;用作其他给药途径的补充(如预先镇痛)或多模式镇痛的组分。
口服给药有无创、使用方便、患者可自行服用的优点,但因肝-肠“首过效应”以及有些药物可与胃肠道受体结合,生物利用度不一。药物起效较慢,调整剂量时既应考虑药物的血液达峰时间,又要参照血浆蛋白结合率和组织分布容积。禁用于吞咽功能障碍(如颈部手术后)和肠梗阻患者。术后重度恶心、呕吐和便秘者慎用。
常用口服药物包括对乙酰氨基酚、非选择性非甾体抗炎药、选择性COX2抑制药、可待因、曲马朵、羟考酮、氢吗啡酮、丁丙诺啡,以及对乙酰氨基酚与曲马朵或羟考酮的口服复合制剂或上述药物的控、缓释制剂。
2.肌内注射给药 适用于门诊手术和短小手术术后单次给药,连续使用不超过3~5d。常用药物有NSAIDs(酮洛酸、氯诺昔康、美洛昔康、帕瑞昔布)、曲马朵、哌替啶和吗啡的注射剂。肌内注射给药起效快于口服给药。但注射痛、单次注射用药量大、不良反应明显,重复给药易出现镇痛盲区。
3.静脉注射给药
(1)单次或间断静脉注射给药 适用于门诊手术和短小手术,但药物血浆浓度峰谷比大,易出现镇痛盲区,对术后持续痛者,需按时给药。静脉炎、皮下渗漏为常见并发症。常用药物有NSAIDs(如氟比洛芬酯、酮洛酸、氯诺昔康、帕瑞昔布)、曲马朵、阿片类(如哌替啶、吗啡、芬太尼、舒芬太尼)的注射剂。
(2)持续静脉注射给药 一般先给负荷量,迅速达到镇痛效应后,以维持量维持镇痛作用。但由于术后不同状态疼痛阈值变化,药物恒量输注的半衰期不等,更主张使用病人自控方法,达到持续镇痛和迅速制止爆发痛。
二、局部给药
1.局部浸润 局部浸润简单易行,适用于浅表或小切口手术如阑尾切除、疝修补术、膝关节镜检术等,也可以切口长效局麻药浸润,减少全身镇痛药的用量。常用的局麻药罗哌卡因、丁哌卡因和左旋丁哌卡因。局麻药中加入阿片类药物,可增效镇痛作用并延长镇痛时间。
2.外周神经阻滞 适用于相应神经丛、神经干支配区域的术后镇痛。例如肋间神经阻滞、上肢神经阻滞(臂丛)、椎旁神经阻滞、下肢神经阻滞(腰丛、股神经、坐骨神经和腘窝)等,由于病人可保持清醒,对呼吸、循环功能影响小,特别适于老年、接收抗凝治疗病人和心血管功能代偿不良者。使用导管留置持续给药,可以获得长时间的镇痛效果。神经电刺激器和超声引导下的神经阻滞术可提高导管留置的精确性。
3.硬膜外腔给药 适用于胸、腹部及下肢手术后疼痛的控制。其优点是:不影响神智和病情观察,镇痛完善,也可做到不影响运动和其他感觉功能。手术后T3~T5硬膜外腔镇痛,不仅镇痛效果确实,还可改善冠状动脉血流量,减慢心率,有利于纠正心肌缺血。腹部手术后硬膜外腔镇痛虽然可能导致胸部和下肢血管代偿性收缩,但可改善肠道血流,利于肠蠕动恢复、有利于肠功能恢复。术后下肢硬膜外腔镇痛,深静脉血栓的发生率较低。在下腹部和下肢手术,几乎可以完全阻断手术创伤引起过高的应激反应。
术后硬膜外镇痛过去多采用单一局麻药,如0.2%罗哌卡因和0.15%丁哌卡因,但所需药物浓度较高,导致运动麻痹为其缺陷。单纯使用1~4mg吗啡硬膜外镇痛起效慢,可能带来延迟性呼吸抑制,加之作用时间长(12h以上),调整剂量不易,已较少使用。
局麻药中加入阿片类药物不仅可达到镇痛的协同作用,还可降低这两类药物的不良反应,是目前最常用的配伍,多以病人自控方式给药。
较少用的药还包括:可乐定、丁丙诺啡、氟哌利多、新斯的明。
三、病人自控镇痛
病人自控镇痛(patient controlled analgesia,PCA)具有起效较快、无镇痛盲区、血药浓度相对稳定、可及时控制爆发痛以及用药个体化、病人满意度高、疗效与不良反应比值大等优点,是目前术后镇痛最常用和最理想的方法,适用于手术后中到重度疼痛。
PCA需设置负荷剂量(loading dose):术后立刻给予,药物需起效快,剂量应能制止术后痛,避免术后出现镇痛空白期,又不影响术后清醒和拔除气管导管。也可术前使用作用时间长的镇痛药物,起超前镇痛和覆盖手术后即刻痛的作用。
持续剂量(continous dose)或背景剂量(background dose):保证术后达到稳定的、持续的镇痛效果。静脉PCA时,对芬太尼等脂溶性高、蓄积作用强的药物应该不用恒定的背景剂量或仅用低剂量。
冲击剂量(bolus dose):使用速效药物,迅速制止爆发痛。一般冲击剂量相当于日剂量的1/10~1/12。
锁定时间(lockout time):保证在给予第一次冲击剂量达到最大作用后,才能给予第二次剂量,避免药物中毒。有的镇痛泵还设定1h限量(如吗啡10~12mg)、4h限量等。
PCA的镇痛效果是否良好,以是否达到最大镇痛作用、最小不良反应来评定。VAS 0~1,镇静评分0~1分无明显运动阻滞,不良反应轻微或缺如,PCA泵有效按压数/总按压数比值接近1,没有采用其他镇痛药物,病人评价满意即为镇痛效果好。
根据不同给药途径分为静脉PCA(PCIA)、硬膜外PCA(PCEA)、皮下PCA(PCSA)和外周神经阻滞PCA(PCNA)。
1.PCIA采用的主要镇痛药有阿片类药(布托啡诺、吗啡、芬太尼、舒芬太尼、阿芬太尼)和曲马朵。强阿片类药物之间有相对效价比:哌替啶100mg≈曲马朵100mg≈吗啡10mg≈阿芬太尼1mg≈芬太尼0.1mg≈舒芬太尼0.01mg≈布托啡诺2mg。
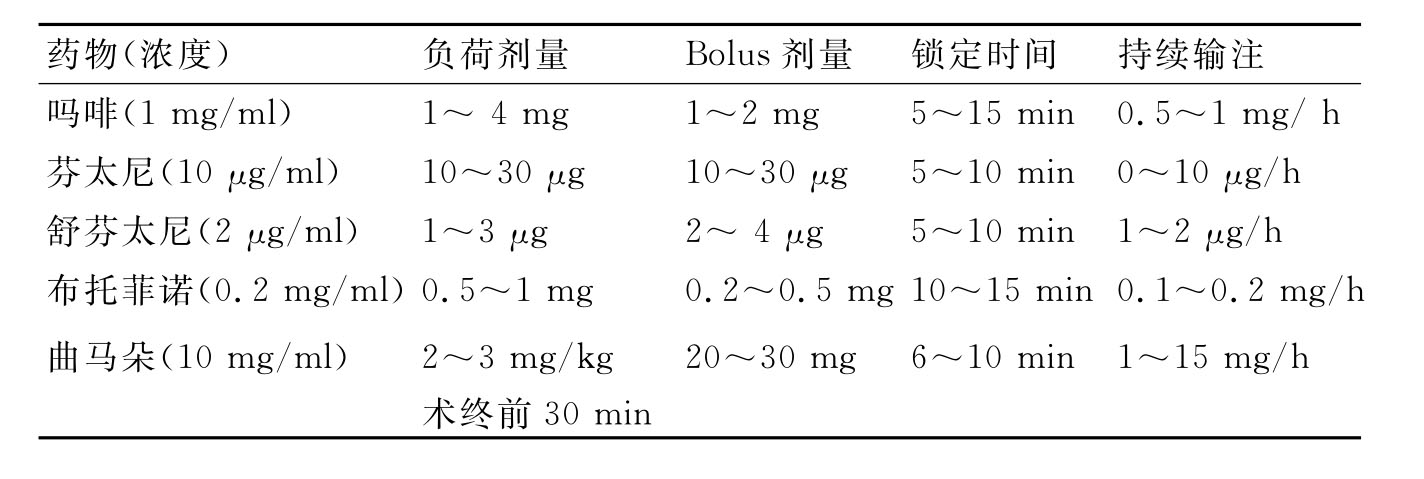
常用PCIA药物的推荐方案见表7-1。为防止阿片类药物的恶心、呕吐等不良反应,常可在镇痛合剂中加入抗呕吐药如恩丹西酮、格拉司琼、阿扎司琼、托烷司琼等。
表7-1 PCIA推荐方案
2.PCSA 适用于静脉穿刺困难的病人。药物在皮下可能有存留,生物利用度约为静脉给药的80%。起效慢于静脉给药,镇痛效果与PCIA相似,如采用留置管应注意可能发生导管堵塞或感染。常用药物为吗啡、氯胺酮和丁丙诺啡。哌替啶具有组织刺激性不宜用于PCSA。
3.PCEA 适用于术后中、重度疼痛。常采用低浓度罗哌卡因或丁哌卡因等局麻药复合芬太尼、舒芬太尼、吗啡、布托啡诺等药物。芬太尼0.5~1μg/ml或舒芬太尼0.3~0.6μg/ml与0.062 5%~0.125%罗哌卡因或0.05%~0.1%丁哌卡因合剂能达到良好的镇痛而不影响运动功能,最适合分娩镇痛和需功能锻炼的下肢手术。PCEA推荐方案:首次剂量6~10ml,维持剂量4~6ml/h,冲击剂量4~6ml,锁定时间20~30min,最大剂量12ml/h。
4.PCNA 神经丛或神经干留置导管采用PCA持续给药。常用局麻药为0.2%罗哌卡因、0.1%~0.15%丁哌卡因以及0.1%~0.2%左旋丁哌卡因。常用部位药物用量:肌间沟和锁骨下(臂丛)5~9ml/h,腋窝(臂丛)5~10ml/h;腰大肌间隙(腰丛)15~20ml/h;大腿(坐骨神经、股神经)7~10ml/h;腘窝(腓总神经、胫神经)3~7ml/h。
四、多模式镇痛
联合使用作用机制不同的镇痛药物或镇痛方法,由于作用机制不同而互补,镇痛作用相加或协同,同时每种药物的剂量减小,不良反应相应降低,从而达到最大的效应/不良反应比。
1.镇痛药物的联合应用 ①阿片类(包括激动药或激动-拮抗药,下同)或曲马朵与对乙酰氨基酚联合,对乙酰氨基酚的每日量1.5~2.0g,可节俭阿片药物20%~40%;②对乙酰氨基酚和NSAIDs联合,两者各使用常规剂量的1/2,可发挥镇痛协同作用;③阿片类或曲马朵与NSAIDs联合,使用常规剂量的NSAIDs可节俭阿片类药物20%~50%,尤其是可能达到患者清醒状态下的良好镇痛,在脑脊液中浓度较高的COX2抑制剂(如帕瑞昔布)术前开始使用具有抗炎、抑制中枢和外周敏化作用,并可能降低术后疼痛转化成慢性疼痛的发生率;④阿片类与局麻药联合用于PCEA;⑤氯胺酮、可乐定等也可与阿片类药物联合应用,偶尔可使用3种作用机制不同的药物实施多靶点镇痛。
2.镇痛方法的联合应用 主要指局部麻醉药切口浸润(区域阻滞或神经干阻滞)与全身性镇痛药(NSAIDs或曲马朵或阿片类)的联合应用。病人镇痛药的需要量明显降低,疼痛评分减低,药物的不良反应发生率低。
上一篇:银川中关村中学校长李建学
下一篇:几级地震算异常恶劣气候条件






